
Last Updated on Ağustos 29, 2025 by EDİTÖR
28 Ağustos 2025
4 min oku
Tip 1 Diyabet Sidestep’leri İçin Yeni Hücre Nakli İmmünsüpresanlar için ihtiyaç
Bilim adamları, bir kişinin tip 1 diyabetini bağışıklık sistemi saldırılarından kaçan genetik olarak modifiye edilmiş insülin üreten hücrelerle tedavi ettiler. Bu, immünosüpresan ilaçlar gerektirmeyen durumun ilk terapisidir.
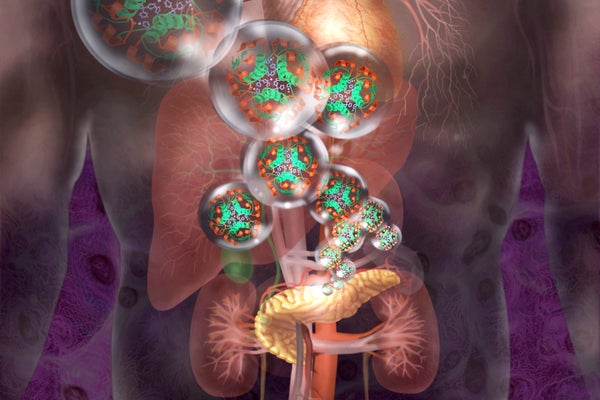
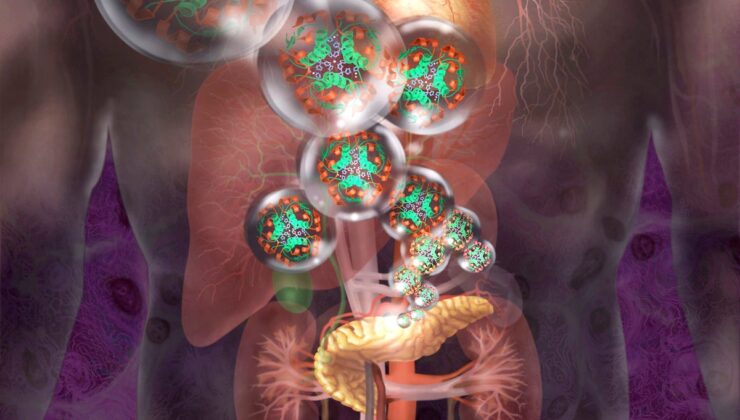
İnsülin üreten hücreler, bağışıklık sisteminden gizlenecek şekilde genetik olarak modifiye edilebilir.
Jim Dowdalls/Bilim Kaynağı
İnsanlar Tip 1 Diyabet İnsülin enjeksiyonlarına veya pompalara sürekli olarak güvenmelidir, genellikle tanı sonrası hayatlarının geri kalanında. Otoimmün hastalık, kan şekerini kontrol altında tutmak için çok önemli olan hormonu üreten hücreleri yok eder. Ama şimdi araştırmalar yeni bir terapinin yapabileceğini gösteriyor Sonunda Tip 1 diyabetli kişilerin kendi başlarına insülin yapmasına izin verin.
Hayatının çoğunu tip 1 diyabetle yaşayan 42 yaşında bir erkek, bağışıklık sisteminin yanlış saldırılarını geçebilen genetik olarak modifiye edilmiş insülin üreten hücrelerin naklini alan ilk insan haline geldi. Araştırmacılar, bu, immünosüpresan ilaçlara olan ihtiyacı ortadan kaldırmak için bir insandaki ilk pankreatik hücre naklini işaretliyor ve hatta hastalık için gelecekteki bir tedaviye bile yol açabileceğini söylüyor.
Prosedürün geliştirilmesine yardımcı olan İsveç’teki Uppsala Üniversitesi’nden hücre biyoloğu Perola Carlsson, “Bu bilimsel kariyerimin en heyecan verici anı” diyor. Yeni tedavi, “sadece diyabet değil, diğer otoimmün hastalıkları da tedavi etme olasılığını açıyor” diyor.
Bu makalenin tadını çıkarıyorsanız, ödüllü gazeteciliğimizi desteklemeyi düşünün abone olma. Bir abonelik satın alarak, bugün dünyamızı şekillendiren keşifler ve fikirler hakkında etkili hikayelerin geleceğini sağlamaya yardımcı oluyorsunuz.
Bilim adamları, katılımcının önkol kasına yaklaşık 80 milyon genetik olarak ayarlanmış hücre enjekte ettiler ve 12 hafta sonra hücreler hala yaşıyordu ve insülin üretiyorlardı. Alıcı ek insülin enjeksiyonları gerektirdi – ancak enjekte edilen hücreler, araştırmacıların ileriye doğru büyük bir adım olduğunu söylediği ret belirtisi göstermedi. Sonuçlar bu ay New England Tıp Dergisi.
ABD’de yaklaşık iki milyon kişi tipik olarak yoğun bir insülin enjeksiyonu ve kan şekeri izleme rejimi gerektiren tip 1 diyabetle yaşıyor. Kan şekeri amok koşarsa, insanlar kalp krizi, sinir hasarı, görme problemleri, böbrek hastalığı ve daha fazlası dahil olmak üzere ciddi risklerle karşılaşırlar.
Onlarca yıldır, bilim adamları başarılı olabilecek terapiler geliştirmek için mücadele ettiler yenilemek beta hücreleri-Pankreasta bulunan özel insülin üreten hücreler. Yeni eklenen fonksiyonel beta hücreleri genellikle hızlı bir şekilde yok edilir, çünkü tip 1 diyabetik bağışıklık sistemi onları istilacı olarak işaretler. Birkaç geçmiş deneme, beta hücreleri içeren pankreas hücrelerinin kümeleri – – ancak bunlar her zaman agresif bir bağışıklık tepkisini tetikledi. Ve böyle bir yanıt, alıcıların artan enfeksiyon ve kanser riskleri gibi ciddi yan etkilerle gelen yaşam boyu immünosüpresif ilaçlar almasını gerektirir. Örneğin, Haziran ayında yapılan bir konferansta, Boston merkezli Vertex Pharmaceuticals, bir klinik çalışma sırasında kök hücre bazlı bir infüzyonla tedavi edilen 12 katılımcıdan 10’unu açıkladı. Terapiden bir yıl sonra artık insülin enjeksiyonları gerekmiyor. Ancak immünosüpresanlar için ihtiyaç duymaya devam edebilirler.
Yeni çalışmada Carlsson ve ekibi bağışıklık tepkisini atlatmanın yollarını aradılar. İlk olarak, ölen bir donörün pankreas adacıklarını tek hücrelere ayırdılar. Ortak gen düzenleme tekniğini kullanma CRISPRaraştırmacılar bu hücrelerin bazılarında inaktive ettiler, insan lökosit antijenleri adı verilen, bağışıklık sistemini yabancı hücrelere yönlendiren proteinlerin ekspresyonunu kontrol eden iki geni. Bu belirteçler olmadan, bağışıklık sistemi donör hücreleri kolayca tanıyamaz ve yok edemez.
Bağışıklık sistemi tespitinden daha fazla kaçınmak için, bazı hücrelerin vücudun doğal katil hücreleri ve makrofajları, iki tip bağışıklık hücresi tarafından saldırıları caydıran bir gen seviyesi eksprese etmesini sağladı. Tedaviden üç ay sonra, bağışıklık sistemi greftteki bazı hücrelere saldırmasına rağmen, inaktive genleri ve aşırı eksprese edilen geni olan hücreleri bıraktı. Kan testleri, bu hücrelere yanıt olarak ölçülebilir bağışıklık hücresi aktivasyonu veya antikor üretimi göstermedi.
Nakilden önce, katılımcının ölçülebilir doğal olarak üretilen insülin yoktu ve günlük dozlarda hormon alıyordu. Ancak nakli sonrası dört ila 12 hafta içinde, yemeklerden sonra seviyeleri kendi başlarına hafifçe arttı – yeni beta hücrelerinin glikoza yanıt olarak biraz insülin bıraktığını gösterdi. Dört advers olay meydana geldi, ancak hiçbiri ciddi veya modifiye edilmiş hücrelerle ilişkili değildi.
Yeni çalışmaya dahil olmayan Weill Cornell Medicine’de endokrinoloji, diyabet ve metabolizma bölümü şefi Laura Alonso, “inanılmaz” diyor. İnsanların zayıf işleyen beta hücrelerine sahip olduğu tip 2 diyabetin aksine, tip 1 diyabet beta hücrelerini tamamen yok edebilir. Alonso, tip 1 diyabetli bazı kişilerin hala küçük bir dizi fonksiyonel beta hücresi vardır, ancak daha yerleşik durumlarda, bağışıklık sistemi genellikle tüm hücreleri uzaklaştırır. Bu yerleşik vakalar için, “Hücre bazlı terapi gitmemiz gereken yerdir” diyor.
Ancak Alonso, yeni çalışma umut verici olsa da, sadece bir katılımcı içerdiğini ve bu nedenle ön olduğunu ekliyor. Ve daha fazla insana sunulmadan önce tedavinin güvenliğini doğrulamak için daha uzun süreli izleme gereklidir. Ayrıca enjekte edilen hücrelerin, bir kişinin ek ilaçlardan tamamen bağımsız olması için gereken insülinin sadece yüzde 7’sini ürettiğini not eder. Araştırmacılar, sağlıklı kan şekeri seviyelerini korumak için alıcıya insülin dozları sağladılar.
Yale Tıp Fakültesi’nde bir endokrinolog olan Kevan Herold, çalışmaya katılmayan “Bu nispeten kısa ama yine de önemli bir bulgu” diyor. Katılımcı hala nakilden sonra önemli miktarda insülin gerektirdiğinden ve bu tedaviyi henüz almadığı için Harold, “klinik önemi biraz kanıtlanmamış” dedi.
Carlsson, ekibin nakil alıcısını gelecek yıl izlemeye devam edeceğini ve hiçbir olumsuz etki meydana gelmezse modifiye edilmiş hücrelerin dozunu artıracağını söyledi. Bu arada, o ve meslektaşları büyük miktarlarda insülin üreten hücre üretebilecek bir kök hücre kaynağı geliştiriyorlar. “Bu iki ilerlemenin kombinasyonu, tip 1 diyabet için bir tedavi olasılığı yaratacaktır” diyor.
Herold, bir tedavi için bu yaklaşımı düşünmek için hala çok erken olduğunu düşünürken, “Bu seçenekler artık hastalığı daha önce hiç mümkün olmayan şekillerde değiştirmek için burada” diyor. “Muazzam bir umut var.”
 1
HEMOROİD – DR. DEVRİM DEMİREL VE DR. GAFFAR KARADOĞAN
1200 kez okundu
1
HEMOROİD – DR. DEVRİM DEMİREL VE DR. GAFFAR KARADOĞAN
1200 kez okundu
 2
Jurnal ve Jurnalcilik ne demek? Osmanlı’dan günümüze ihbarcılık
226 kez okundu
2
Jurnal ve Jurnalcilik ne demek? Osmanlı’dan günümüze ihbarcılık
226 kez okundu
 3
Hindistan’ı yöneten cesur Türk kadını: Raziye Sultan’ın tarihi hikayesi
197 kez okundu
3
Hindistan’ı yöneten cesur Türk kadını: Raziye Sultan’ın tarihi hikayesi
197 kez okundu
 4
Papa Francis’in son vasiyeti ortaya çıktı: Yeni Papa Leo’nun ilk rotası Türkiye mi olacak?
171 kez okundu
4
Papa Francis’in son vasiyeti ortaya çıktı: Yeni Papa Leo’nun ilk rotası Türkiye mi olacak?
171 kez okundu
 5
Avustralya ‘Çöp Papağanları’ artık yerel bir ‘içme geleneği’ geliştirdi
171 kez okundu
5
Avustralya ‘Çöp Papağanları’ artık yerel bir ‘içme geleneği’ geliştirdi
171 kez okundu